Fiche santé (9)…
Le chikungunya... ou l'histoire de la petite bête qui fait peur à la grosse
Le chikungunya…
ou l’histoire de la petite bête qui fait peur à la grosse
Chilungunya est le nom exotique d’une maladie qui voyage. Les autorités sanitaires (OMS, Institut Pasteur, ARS et INVS) surveillent de près son évolution et particulièrement à travers la multiplication de la population d’un insecte vecteur de propagation, le moustique tigre.
Mais de quoi parle-t-on ?
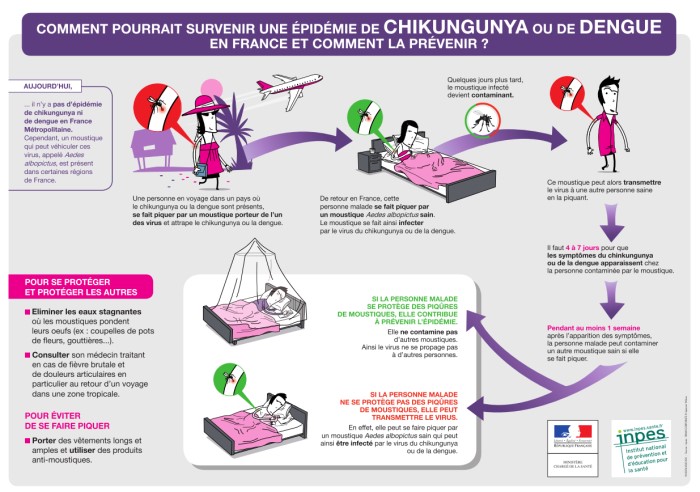
Le virus du chikungunya est transmis à l’homme par des piqûres du moustique tigre (de genre Aedes) et provoque chez les patients des douleurs articulaires aiguës.
Les traitements existants sont uniquement symptomatiques, nous y reviendrons. La maladie est endémique principalement en Asie du Sud et en Afrique.
En 2005, une importante épidémie de chikungunya a touché les îles de l’Océan Indien et notamment, l’Île de La Réunion, avec plusieurs centaines de milliers de cas déclarés. En 2007, la maladie a fait son apparition en Europe, où le moustique vecteur Aedes albopictus s’est établi.
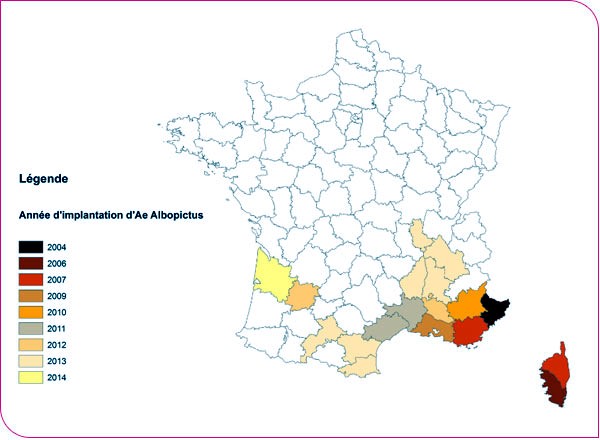
Les premiers cas autochtones dans le Sud de la France ont été recensés en 2010. Fin 2013 et en 2014, le chikungunya s’est propagé aux Antilles et a atteint le continent américain.
Actuellement en France, 18 départements rassemblent toutes les conditions propices à l’émergence du chikungunya, selon l’Institut Pasteur : la présence du moustique vecteur dans la région, la température et l’humidité favorables à l’éclosion des œufs et de nombreux déplacements des populations entre la France et les Antilles (vacances, coupe du monde de football).
Quelles sont les causes du chikungunya ?
Le virus chikungunya est un arbovirus dont les vecteurs sont des moustiques femelles du genre Aedes qui sont identifiables grâce à la présence de rayures noires et blanches. Les deux espèces incriminées sont Aedes aegypti et Aedes albopictus. Les deux moustiques sont également impliqués dans la transmission d’autres arbovirus, notamment la dengue et la fièvre jaune.
C’est souvent la raison pour laquelle, lorsqu’on parle d’épidémie de chikungunya, on parle aussi de dengue.
Les symptômes
Le chikungunya est une infection fortement invalidante. En langue Makondée, chikungunya signifie « qui marche courbé en avant » car il évoque la posture adoptée par les malades en raison des intenses douleurs articulaires.
Après un délai d’incubation de 2 à 10 jours, l’infection à virus chikungunya entraîne des atteintes articulaires, souvent très invalidantes, concernant principalement les petites ceintures articulaires (poignets, doigts, chevilles, pieds) mais aussi les genoux et plus rarement, les hanches ou les épaules. A cette atteinte articulaire s’associent fréquemment des maux de tête, accompagnés de fièvre (supérieure à 38,5°C), des douleurs musculaires importantes, une éruption cutanée au niveau du tronc et des membres, une inflammation d’un ou plusieurs ganglion(s) lymphatiques cervicaux ou encore une conjonctivite.
Des saignements des gencives ou du nez ont également été fréquemment décrits, principalement en Asie.
Alors que les formes compliquées de chikungunya n’étaient qu’exceptionnellement décrites, l’épidémie de 2005 survenue sur l’Ile de La Réunion a permis de montrer l’existence de formes neurologiques graves, présentant des méningo-encéphalites et des atteintes des nerfs périphériques. Ces dernières sont principalement rencontrées chez des personnes âgées, ou au système immunitaire affaibli, et chez des nouveau-nés, infectés in utero par leurs mères malades.
Quelle rémission pour le chikungunya ?
Habituellement, la rémission des symptômes cliniques est assez rapide avec la disparition en quelques jours de la fièvre et des manifestations cutanées mais les signes articulaires peuvent perdurer sur plusieurs semaines. Il ne semble pas que l’infection par le virus chikungunya soit la cause directe des quelques cas mortels rapportés lors des épidémies.
L’atteinte articulaire peut durer, quant à elle, sur un mode subaigu ou chronique pendant plusieurs mois voire plusieurs années, et ceci d’autant plus fréquemment que l’âge du malade est avancé : selon une étude rétrospective sud-africaine, elle concernerait 10% des patients 3 à 5 ans après une infection aiguë au virus chikungunya.
Le chikungunya peut ainsi évoluer vers des formes chroniques. Selon les études, des douleurs articulaires persistent plusieurs mois chez 13 à 70 % des patients.
Traitement et prévention du virus
La prise en charge médicale est purement symptomatique, reposant sur des traitements anti-douleurs et anti-inflammatoires. Ces traitements n’ont cependant aucun effet préventif sur la survenue d’une évolution chronique. Une corticothérapie peut s’avérer nécessaire dans les formes sévères d’évolution subaiguë – chronique.
La prévention de cette infection est à la fois collective et individuelle, reposant sur la lutte anti-vectorielle. A l’échelle individuelle, il s’agit de limiter sa propre exposition au moustique vecteur, en portant des vêtements longs, en s’appliquant des répulsifs cutanés et en utilisant des insecticides sur les vêtements et les moustiquaires. Collectivement, une lutte anti-vectorielle à large échelle consiste en des épandages précautionneux d’insecticides et une élimination des gîtes larvaires potentiels, particulièrement autour des habitations (pots de fleur, récipients divers, pneus usagés, déchets encombrants, etc.).
Sommes-nous à l’abri d’une épidémie en France ?
La première épidémie due au virus chikungunya a été décrite sur le continent africain, en Tanzanie en 1952. L’infection par le virus chikungunya a depuis continué à évoluer sur un mode endémo-épidémique sur les continents africain et asiatique, en particulier en Inde depuis 2006 (environ 2 millions de cas avérés et suspects) et dans l’Océan Indien. En 2007, le chikungunya a également fait son apparition en Europe, touchant plusieurs centaines de personnes durant le mois de septembre dans le Nord-Est de l’Italie.
En 2010, les deux premiers cas autochtones de chikungunya ont été recensés en France, dans le Var. En décembre 2013 une épidémie apparaît sur le continent américain : de nombreux cas sont signalés aux Antilles.
Selon l’OMS, aujourd’hui, l’hypothèse d’une dissémination du virus du chikungunya n’est pas à exclure dans les régions tempérées d’Europe où le moustique vecteur Aedes albopictus, dit le moustique tigre, s’est répandu. En septembre 2007, une flambée épidémique est survenue en Italie, dans la région de Ravenne (Nord-Est), touchant environ 300 personnes. Elle aurait été introduite par un voyageur en provenance d’Inde. Les deux premiers cas autochtones de chikungunya en France ont été détectés en 2010 dans le Var.
Le risque que la dengue et le chikungunya se propagent en Europe du sud est donc surveillé par les autorités de santé. En conséquence, l’infection à chikungunya a été ajoutée à la liste des maladies à déclaration obligatoire et depuis janvier 2006, un dispositif de surveillance renforcée a été mis en place.
D’après les chiffres publiés par l’Institut de Veille Sanitaire, on a signalé 1492 cas suspects de dengue ou de chikungunya, du 1er mai au 30 novembre 2014.
Parmi eux ont été confirmés :
• 163 cas importés de dengue ;
• 443 cas importés de chikungunya ;
• 6 cas importés co-infectés ;
• 4 cas autochtones de dengue ;
• 11 cas autochtones de chikungunya.
On surveille Aedes albopictus en France !
Le moustique Aedes albopictus, communément appelé « moustique tigre », originaire d’Asie est implanté depuis de nombreuses années notamment dans les départements français de l’Océan Indien.
Ce moustique étant vecteur de maladies telles que la dengue et le chikungunya, le ministère de la santé a mis en place dès 1999 un dispositif national de surveillance.
Un plan est réactualisé chaque année. Il prévoit des dispositions permettant la surveillance entomologique pour connaître le niveau d’implantation de cette espèce, et la surveillance épidémiologique pour rendre compte de l’évolution des cas humains de ces deux maladies. En fonction de l’implantation du moustique, le plan définit différents classements de départements correspondant à des mesures et des actions mises en œuvre en fonction du risque sanitaire.
Le moustique-tigre étant considéré comme implanté et actif en Saône-et-Loire, son classement implique un plan départemental de lutte anti-vectorielle pour la saison 2015.
Attention, l’ARS précise que le moustique-tigre est implanté uniquement en zone sud de Mâcon. Des pièges ont été installés sur cette partie du territoire de la Saône-et-Loire pour endiguer la propagation de l’insecte et du virus.
Deuxième précision apportée par l’ARS au cours de notre entretien téléphonique : il n’y a eu aucun signalement de personne infectée par le virus en 2014 ni pour ce début d’année 2015 en Saône-et-Loire.
Pour rappel, la dengue et le chikungunya sont des maladies à déclaration obligatoire (DO) sur l’ensemble du territoire métropolitain et toute l’année.
Dans les départements de métropole où Aedes albopictus est implanté et pendant sa période d’activité (du 1er mai au 30 novembre), le plan ministériel anti-dissémination de la dengue et du chikungunya en métropole, prévoit un dispositif de surveillance renforcée de tous les cas de dengue ou de chikungunya en précisant si la personne a séjourné en zone de circulation de ces virus (cas importés) dans les quinze jours précédant les signes ou non (cas autochtones).
Aussi en cas de départ dans des zones touchées par le virus, prenez bien vos précautions.
Prochaine fiche santé dans quinze jours. D’ici là, portez-vous bien !
Émilie Mondoloni



